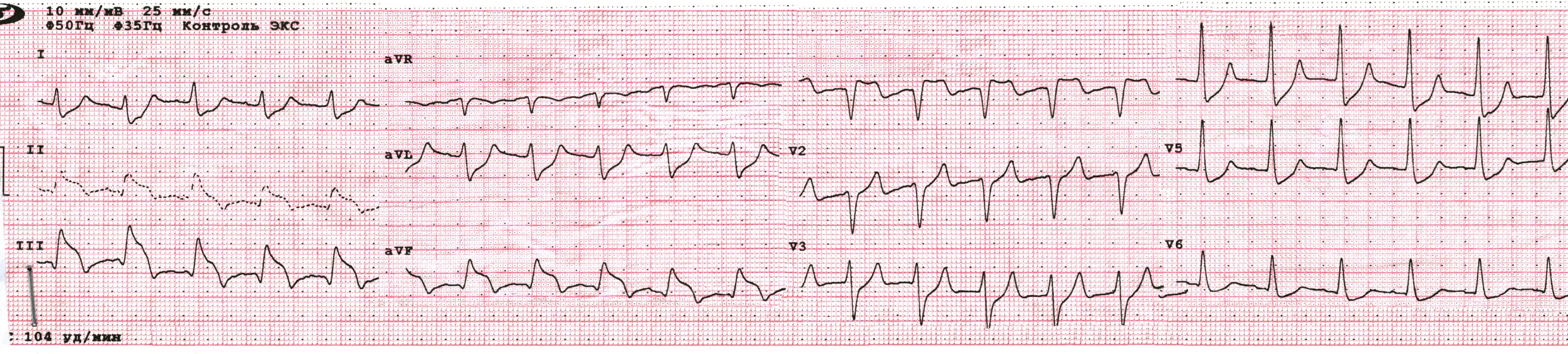
Інфаркт міокарда правого шлуночка - цим терміном називають такий інфаркт, при якому відбувається значиме залучення міокарда правого шлуночка в патологічний процес. Зазвичай невеликі сегменти правошлуночкового міокарда некротизуються і при інфарктах у басейні LAD (прилеглі до передньоперегородкової області), і при інфарктах у басейні LCx (близькі до задніх відділів МШП). Однак таке пошкодження не спричиняє значного зниження фракції викиду ПШ, і тому до уваги не береться.
Оскільки правий шлуночок кровопостачається маргінальними гілками RCA, найбільше пошкодження відбувається саме при високій оклюзії цієї артерії. При цьому страждає більша частина вільної стінки правого шлуночка, а крайові сегменти зазвичай виживають, отримуючи кровопостачання від інших гілок коронарних артерій. У 80% людей RCA кровопостачає більшу частину нижньої стінки ЛШ, тому її оклюзія призводить до появи "класичних" інфарктних змін у нижніх ЕКГ-відведеннях разом із інфарктом ПШ. Однак у 20% пацієнтів з домінуючою LCA інфаркт правого шлуночка може бути "ізольованим", що майже не торкається ЛШ, - зі змінами тільки в V1 та правих грудних відведеннях (див. приклад 4 нижче).
Особливості інфаркту міокарда правого шлуночка
- Оскільки інфаркт ПШ відбувається при високій оклюзії ПКА, - у пацієнта зазвичай реєструється ЕКГ, типова для інфаркту нижньої стінки ЛШ.
- Для підтвердження діагнозу інфаркту міокарда ПШ бажано зняти "праві" грудні відведення V3R-V4R (див. Приклад 1 нижче). Досвідчений кардіолог може діагностувати інфаркт міокарда ПШ і за стандартною 12-канальною ЕКГ (Приклади 2,3 нижче).
- Приблизно у 20% пацієнтів відбівається розвиток АВ-блокади високої градації або повної АВ-блокади внаслідок пошкодження АВ-вузла.
- Через значне зниження скоротливості ПШ у пацієнтів розвивається гостра правошлуночкова недостатність, і, як наслідок, швидко падає переднавантаження лівого шлуночка. Це призводить до розвитку погано контрольованої гіпотензії, яка ще більше посилюється при застосуванні нітратів.
- ЕКГ-картина інфаркту ПШ може спостерігатися при масивній ТЕЛА, завжди виключайте цей діагноз при підозрі на інфаркт ПШ.
- ЕхоКГ здатна прискорити діагностику: при ІМ ПШ візуалізується розширений акінетичний правий шлуночок і спорожнілий лівий шлуночок, що добре скорочується. Також для інфаркту лівого шлуночка характерні В-лінії (ознака набряку легень), які зазвичай відсутні при інфаркті правого шлуночка.
ЕКГ-критерії інфаркту міокарда правого шлуночка
- Гострі коронарні Т, елевація ST, патологічні Q у II, III, aVF з максимумом елевації у III відведенні.
- Елевація ST у V1 > V2
- Елевація ST у V3R - V4R на 0,1 mV і більше (100% чутливість, 87% специфічність)
- Реципроктні зміни в I, aVL, V5-V6
- Виникнення АВ-блокади високої градації або повної АВ-блокади
- Виникнення синус-аресту
Приклад 1 а, б, в: Інфаркт нижньої стінки і правого шлуночка + ЕКГ-динаміка
Пацієнт доставлений у відділення невідкладної кардіології з типовим інтенсивним болем у серці та вираженою загальною слабкістю.
- Повна АВ-блокада з вислизаючим ритмом з пучка Гіса (комплекси QRS вузькі, правильної полярності).
- Частота хвиль Р прибл. 130 уд./хв.
- Патологічна елевація ST у II, III, aVF, V1, V2.
- Елевація ST в III > II (це свідчить, що уражена саме RCA).
- Початок формування патологічних Q II, III, aVF.
- Висновок: Перехід найгострішої в гостру стадію STEMI нижньої стінки і (ймовірно) ПШ. Повна АВ-блокада.
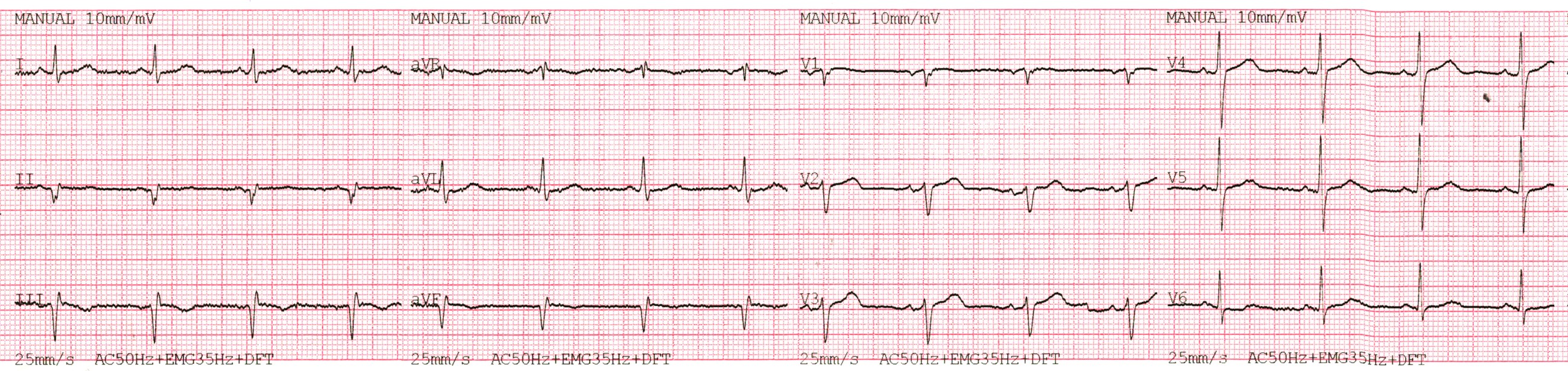
Пацієнту зняли праві грудні відведення:
- Патологічна елевація ST у V3R-V6R з формуванням патологічних Q.
- Це говорить про те, що до інфаркту залучено велику зону міокарда ПШ.
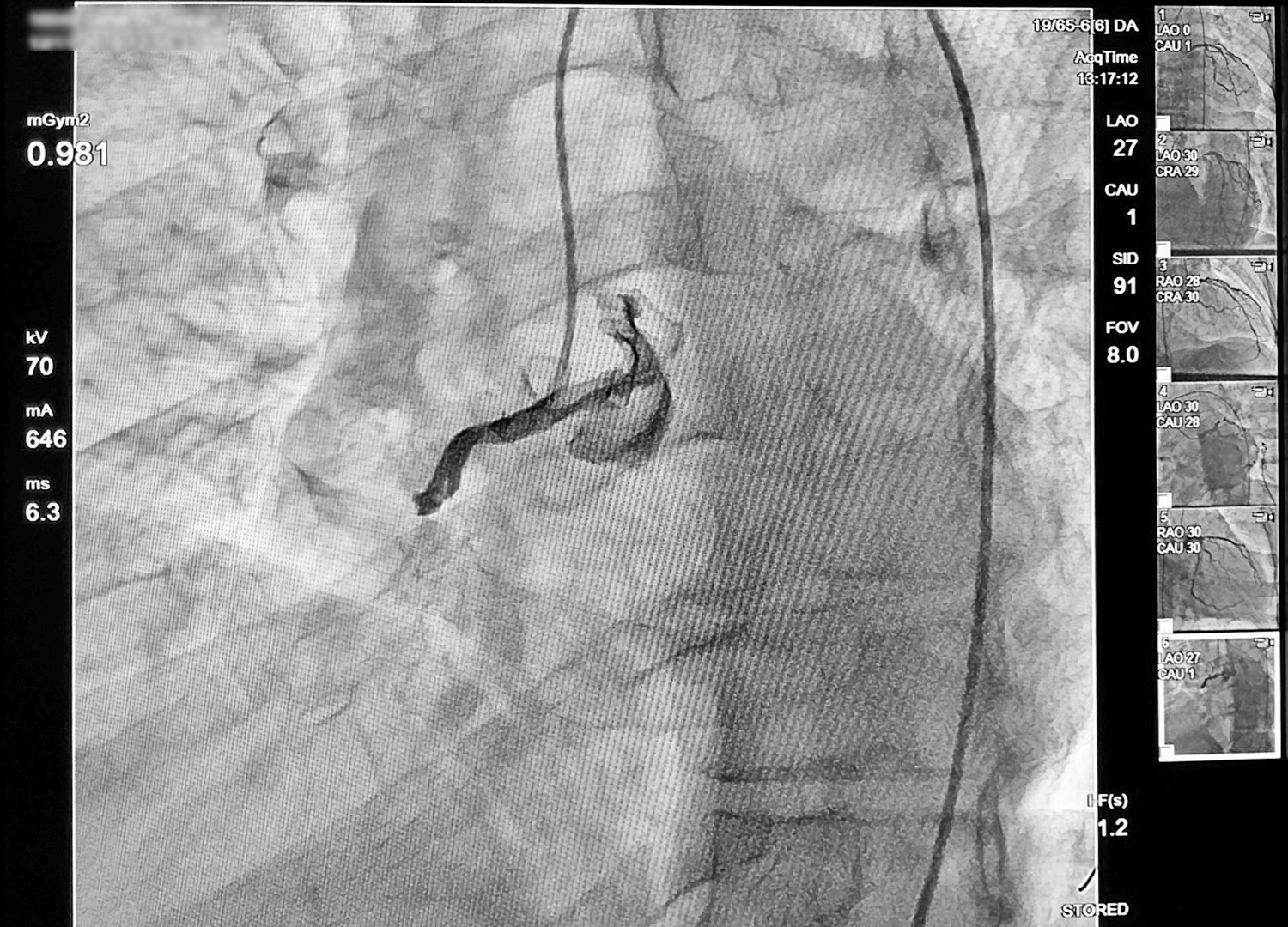
Пацієнту проведено ангіографію та виявлено високу оклюзію RCA, яку було простентовано. Наступна ЕКГ знята на 21 день після інфаркту:
- Синусовий ритм (АВ-проведення відновилося на операційному столі через 5 хвилин після відкриття RCA).
- Патологічні QS, негативні Т і "зависла" елевація ST у II, III, aVF - формування постінфарктної аневризми нижньої стінки ЛШ.
- Висновок: гостра стадія STEMI нижньої стінки ЛШ і ПШ. Постінфарктна аневризма.
ЕКГ, знята через 15 місяців під час одного з контрольних оглядів:
- Глибокі зубці Q і плоскі Т II, III, aVF.
- Шлуночковий комплекс у цих відведеннях тепер має форму Qr – невисокі r означають невелику кількість життєздатного міокарда в інфарктній зоні.
- Відсутня елевація ST - аневризм, що формувався в інфарктній зоні, не просресувала і зменшилася, тобто інфаркт спішно перейшов у рубцеву стадію.
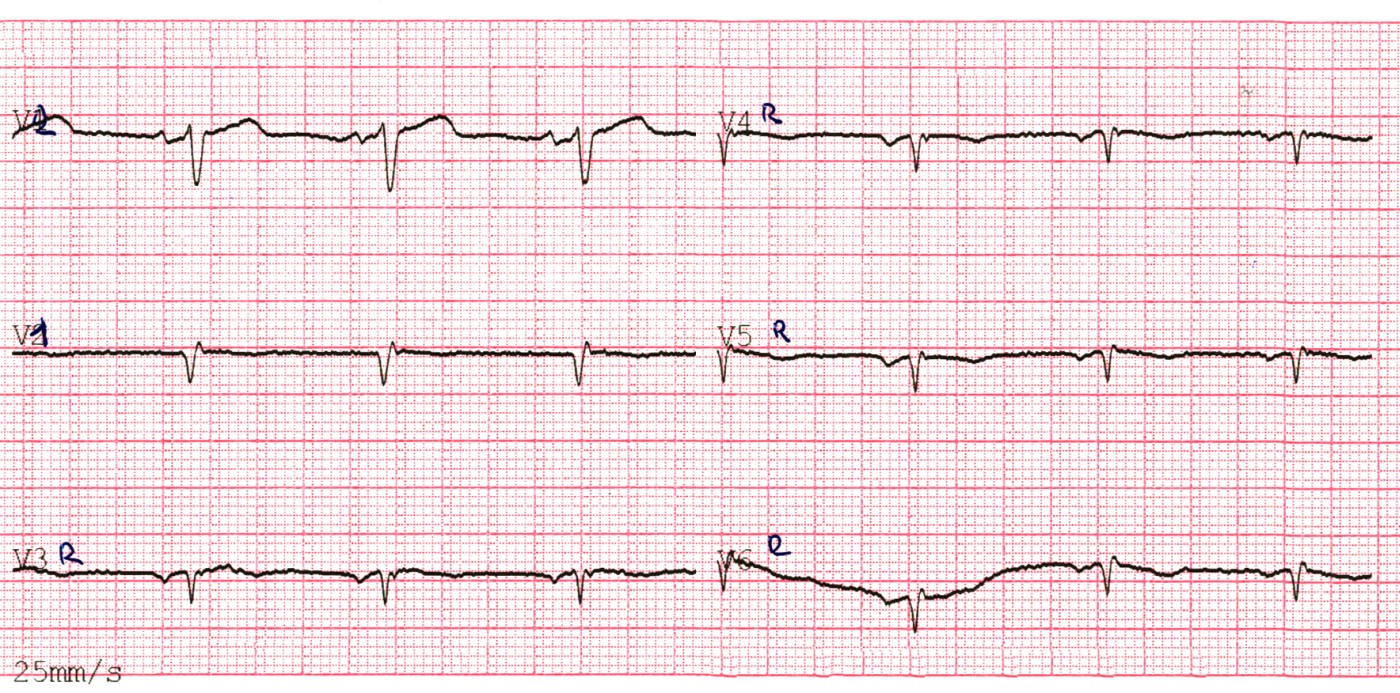
- У правих грудних відведеннях V3R-V4R зубець R відсутній.
- Висновок: рубцева стадія Q-інфаркту міокарда нижньої стінки ЛШ та ПШ.
- Клінічно даний пацієнт мав ознаки ХСН II-III функціонального класу за NYHA.
Приклад 2 а, б, в: Інфаркт нижньої стінки і правого шлуночка + ЕКГ-динаміка. Летальний випадок.
Пацієнта доставлено у відділення невідкладної кардіології, хворий без свідомості, тиск не визначається.
- Повна АВ-блокада з вислизаючим ритмом з пучка Гіса, ~35 уд./хв.
- Частота скорочення передсердь близько 75 уд/хв. (порівняйте з попереднім прикладом, де передсердя скорочувалися з частотою близько 130 уд./хв.)
- Патологічна елевація ST у II, III, aVF, V1.
- Елевація ST у III > II, елевація ST у V1 c реципроктною депресією у V2-V6 (це говорить про те, що уражена RCA, і в процес залучена вся права сторона серця).
- Початок формування патологічних Q у III відведенні.
- Висновок: гостра стадія STEMI нижньої стінки та правого шлуночка. Повна АВ-блокада.
Праві відведення не реєструвалися, пацієнт залишався непритомним і не реагував на вазопресори.
- Передсердна активність відсутня. Ймовірно, оклюзія відбулася вище гілок, що кровопостачають СА-вузол.
- Поглибились хвилі Q у II, III.
ЕКГ через 15 хвилин:
- Комплекси QRS набули форми QS, розширилися та сповільнилися. Це ідіовентрикулярний ритм з різко спотвореними комплексами через повільне проведення по ішемізованому міокарду.
Приклад 3: Інфаркт нижньої стінки та правого шлуночка, морфологія "shark fin". Летальний випадок.
Пацієнта виявлено у несвідомому стані на поблизу мед. установи. Зі слів родичів, 20 хвилин тому відчув "дискомфорт" у грудях і вирішив звернутися до лікаря.
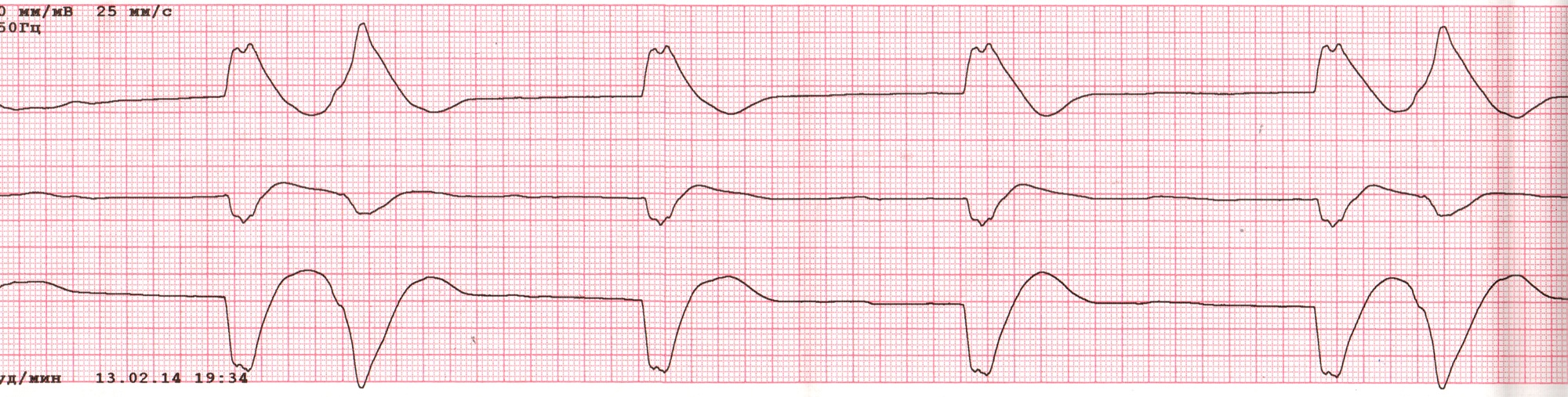
- Ритм регулярний, надшлуночковий (можливо – синусовий або передсердний), 100 уд./хв.
- Комплекс QRS у відведеннях II, III, aVF набув морфології "shark fin" - "плавник акули". Це особлива рідкісна морфологія QRS, що виникає при високій оклюзії RCA або LAD, і асоційована з високим ризиком смерті.
- По суті, "плавник" - це QRS+ST+T, що злилися у монофазну криву.
- Елевація ST у III > II, елевація ST у V1 c реципроктною депресією у V2-V6 (це говорить про те, що уражена RCA, і в процес залучена вся права сторона серця).
- Висновок: гостра стадія STEMI нижньої стінки і правого шлуночка. Ймовірно – висока оклюзія RCA.
Стан пацієнта швидко погіршувався, системний тиск тримався на рівні 60/0 мм рт.ст. лише на вазопресорах. На ургентній коронароангіографії було виявлено диссекцію RCA з відсутністю будь-якого кровотоку, починаючи від гирла артерії. Спроби реваскуляризації були безрезультатними.
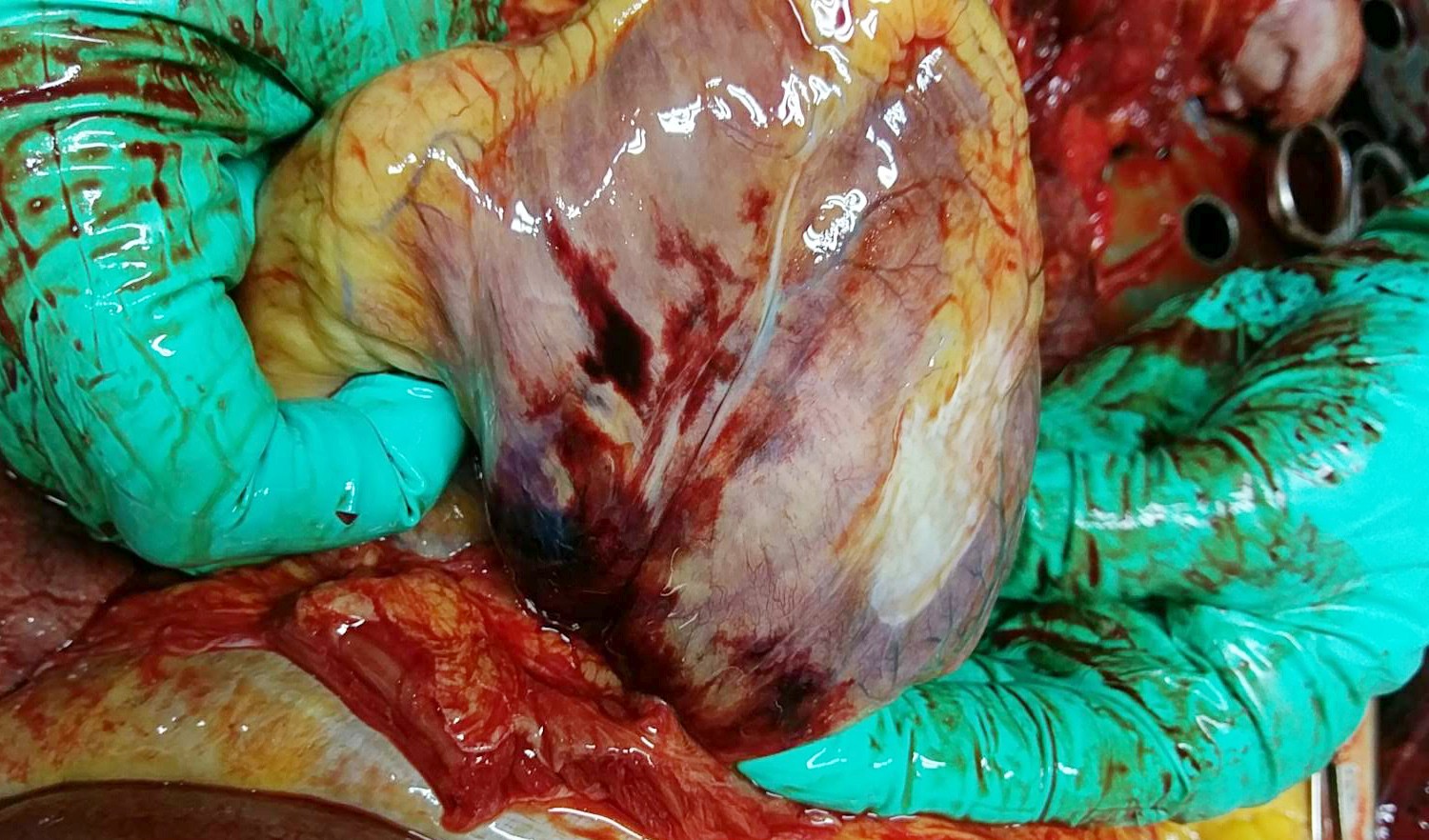
На розтині виявлено геморагії по ходу RCA, з ділянками просякання міокарда кров'ю.
 |
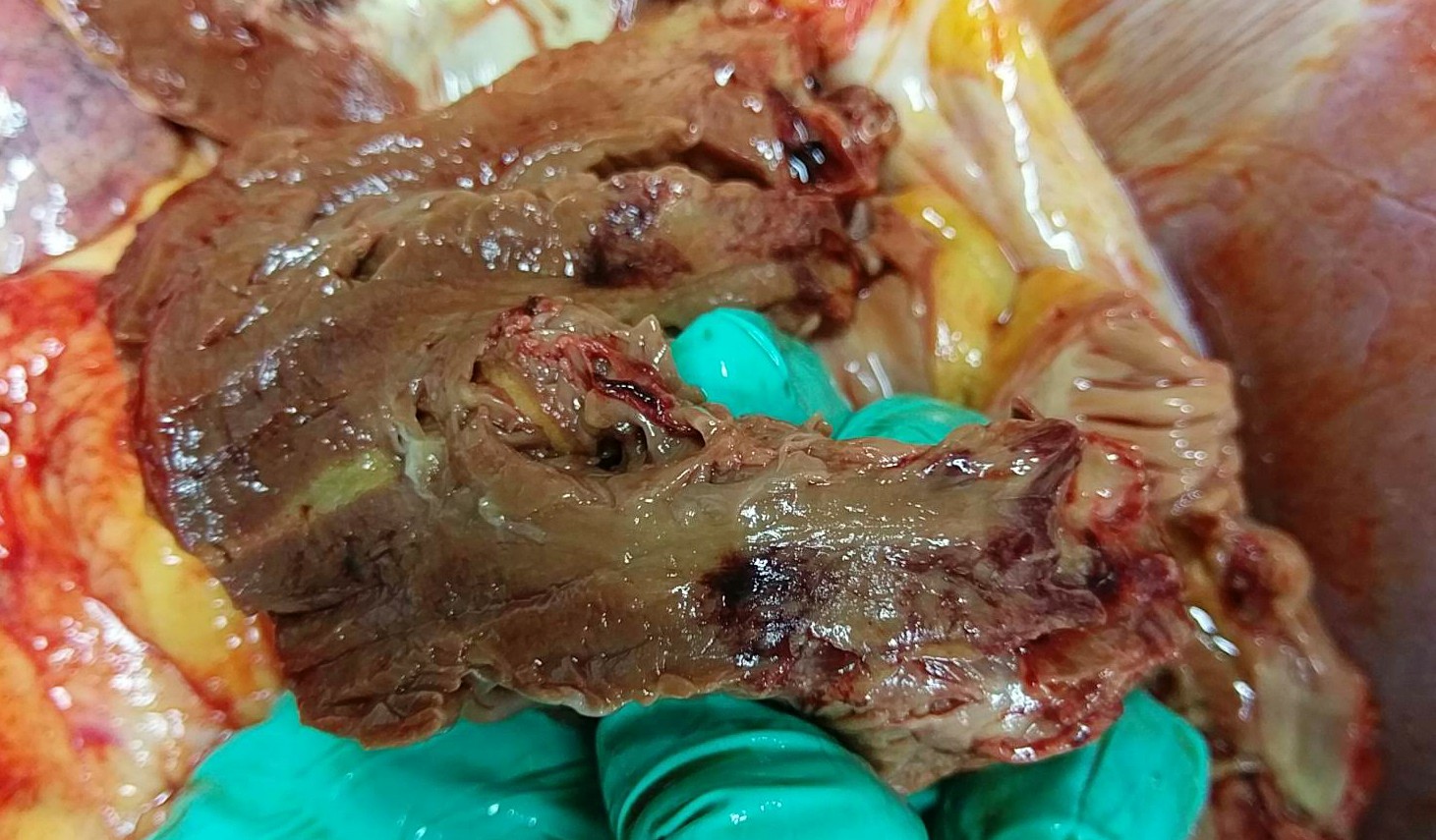 |
| Крововиливи по ходу ПКА | Множинні геморагії в міокарді |
Приклад 4: Ізольований інфаркт правого шлуночка.
Чудовий клінічний випадок від JAMA, який можна повністю подивитися тут.
Чоловік, 40 років поступив у відділення невідкладної терапії з болем у серці, що триває близько години. АТ-90/56 мм рт.ст.
- Ритм із нижніх відділів АВ-з'єднання, зубці Р накладаються на сегмент ST.
- Єдине відведення, у якому видно прямі ознаки інфаркту, - це відведення V1.
- У I, aVL, V3-V6 видно реципроктні зміни, а це означає, що прямі зміни можна зареєструвати, знявши "праві відведення" (див. на сайті JAMA).
- Висновок: гостра стадія ізольованого STEMI правого шлуночка. На це вказує напрямок вектора ST: вперед і вправо.
- Результати ангіографії: висока оклюзія RCA, тип кровопостачання – лівий (а це означає, що задня міжшлуночкова артерія відходить від LCx, тому при оклюзії RCA ми не бачимо ураження нижньої стінки ЛШ).
Читати далі:
- Клінічний випадок: Пацієнт похилого віку без свідомості з відхиленням ЕОС вправо
- Передньо-перетинковий і передньо-розповсюджений інфаркт міокарда
- Інфаркт міокарда нижньої стінки ЛШ
- Інфаркт міокарда бокової стінки ЛШ
- ЕКГ-ознаки ішемії міокарда
- STEMI: ЕКГ-діагностика
- NSTEMI: ЕКГ-діагностика
- Вектор сегмента ST
Джерела:
- Antoni Bayés de Luna, Galen Wagner, Yochai Birnbaum, Kjell Nikus, Miguel Fiol, Anton Gorgels, Juan Cinca, Peter M. Clemmensen, Olle Pahlm, Samuel Sclarovsky, Shlomo Stern, Hein Wellens and Wojciech Zareba. A New Terminology for Left Ventricular Walls and Location of Myocardial Infarcts That Present Q Wave Based on the Standard of Cardiac Magnetic Resonance Imaging. Circulation. 2006; 114:1755–1760.
- Fiol M, Cygankiewicz I, Carrillo A, Bayés-Genis A, Santoyo O, Gómez A, Bethencourt A, Bayés de Luna A. Value of electrocardiographic algorithm based on "ups and downs" of ST in assessment of a culprit artery in evolving inferior wall acute myocardial infarction. Am J Cardiol. 2004 Sep 15;94(6):709-14. doi: 10.1016/j.amjcard.2004.05.053. PMID: 15374771.
- Jaiswal AK, Shah S. Shark Fin Electrocardiogram: A Deadly Electrocardiogram Pattern in ST-Elevation Myocardial Infarction (STEMI). Cureus. 2021 Jun 28;13(6):e15989. doi: 10.7759/cureus.15989. PMID: 34336480; PMCID: PMC8317974.
- Jeffers JL, Boyd KL, Parks LJ. Right Ventricular Myocardial Infarction. [Updated 2022 May 8]. In: StatPearls [Internet]. Treasure Island (FL): StatPearls Publishing; 2022 Jan-. Available from:https://www.ncbi.nlm.nih.gov/books/NBK431048