Пацієнт 50 років направлений на огляд кардіолога.
Зі слів пацієнта, з приводу серцево-судинних захворювань не спостерігався, однак «три різні лікарі казали йому, що він “на ногах” переніс інфаркт міокарда». В анамнезі – значний стаж паління (40 пачко-років, останнім часом – до 2 пачок цигарок на добу), декілька госпіталізацій з приводу важкого перебігу бронхіальної астми.
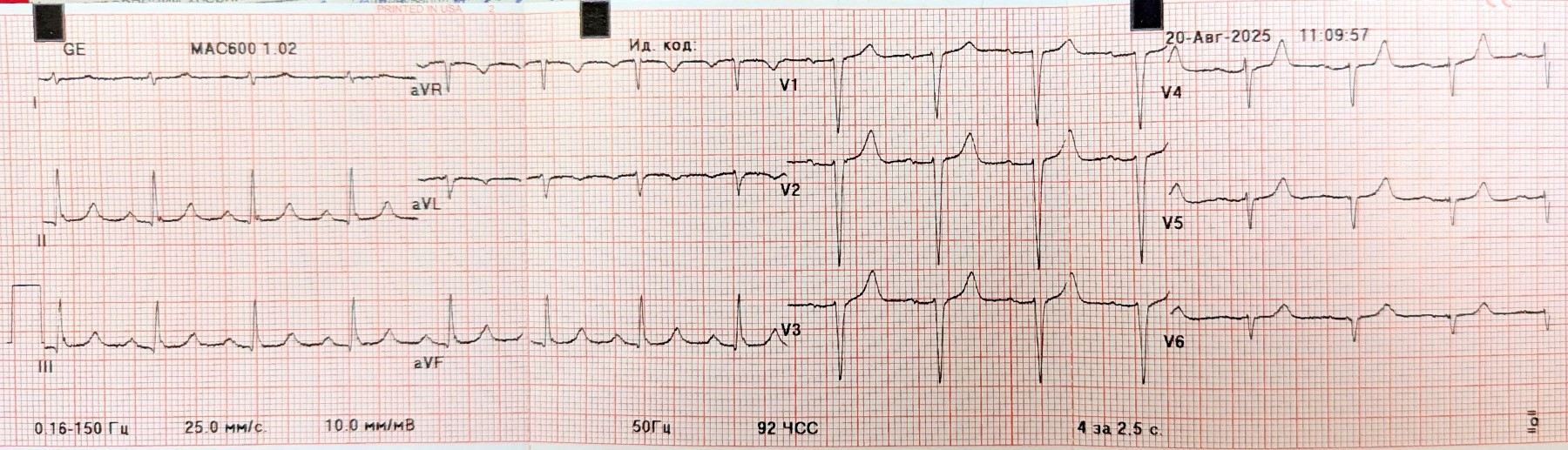
ЕКГ пацієнта:
- Ритм синусовий, правильний, 92 уд./хв.
- Вертикальна ЕВС (~90°, зверніть увагу на ізоелектричне I відведення)
- Низький вольтаж R у грудних відведеннях V3-V6 (схоже, це і є причиною діагнозу «перенесений на ногах інфаркт міокарда”).
Фізикальний огляд:
Астенічної тілобудови, грудна клітка розширена, майже без дихальної екскурсії. Аускультативно – значно ослаблене дихання, подовжений видих із свистячими хрипами. Верхівковий поштовх пальпується в VI м/р по лівій парастернальній лінії, серцеві тони ослаблені. Пульс ритмічний, 70/хв., АТ 115/80 мм рт.ст. Набряки відсутні.
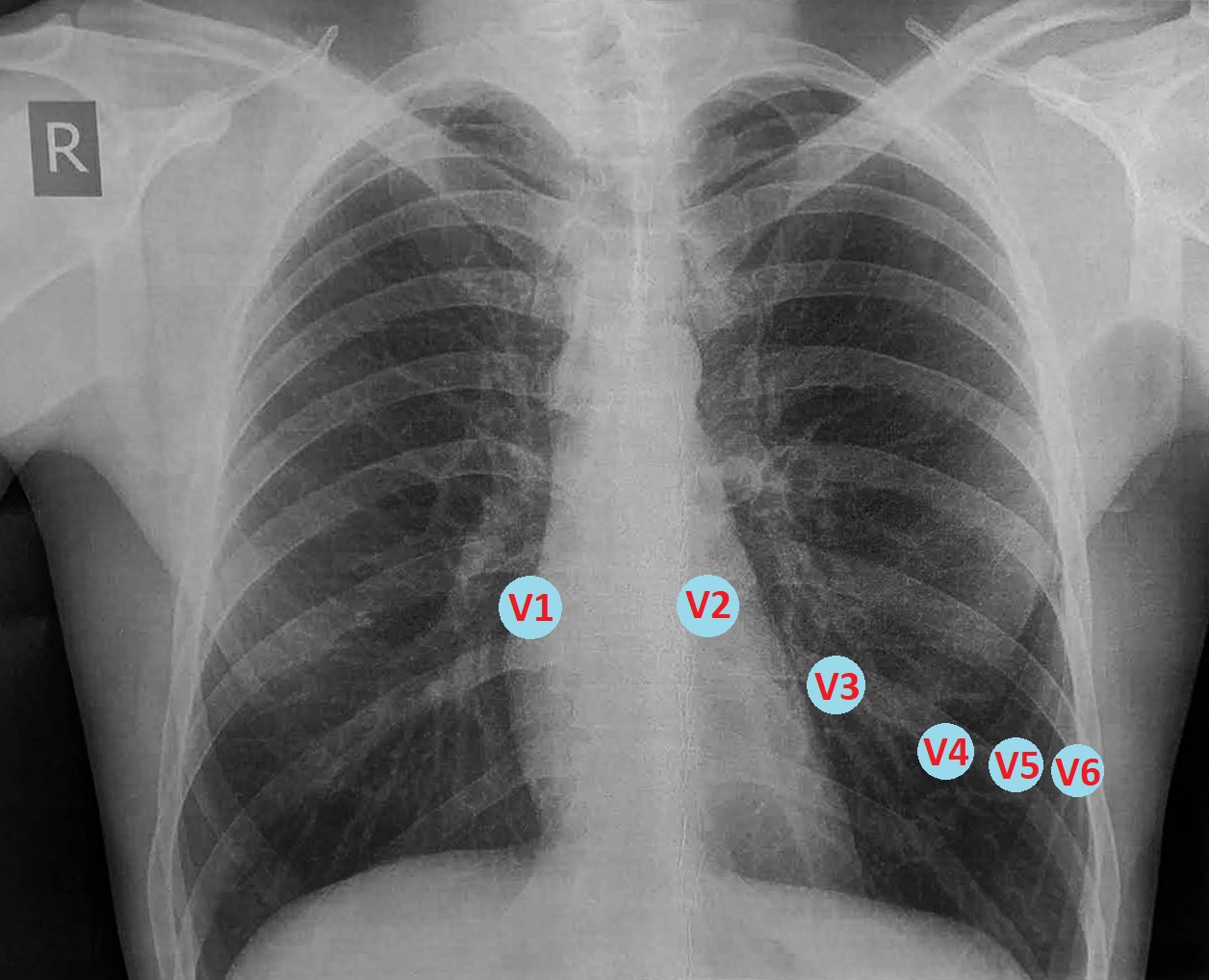
Вже на цьому етапі виникає розуміння, що могло призвести до виявлених ЕКГ-змін: і у астенічних пацієнтів, і у випадку емфіземи легень серце анатомічно розташоване вертикально, і стандартні точки накладання електродів не відповідають звичним сегментам ЛШ. Ба більше, - в таких випадках під електродами взагалі відсутній міокард, і саме тому вольтаж R буде незвично низьким.
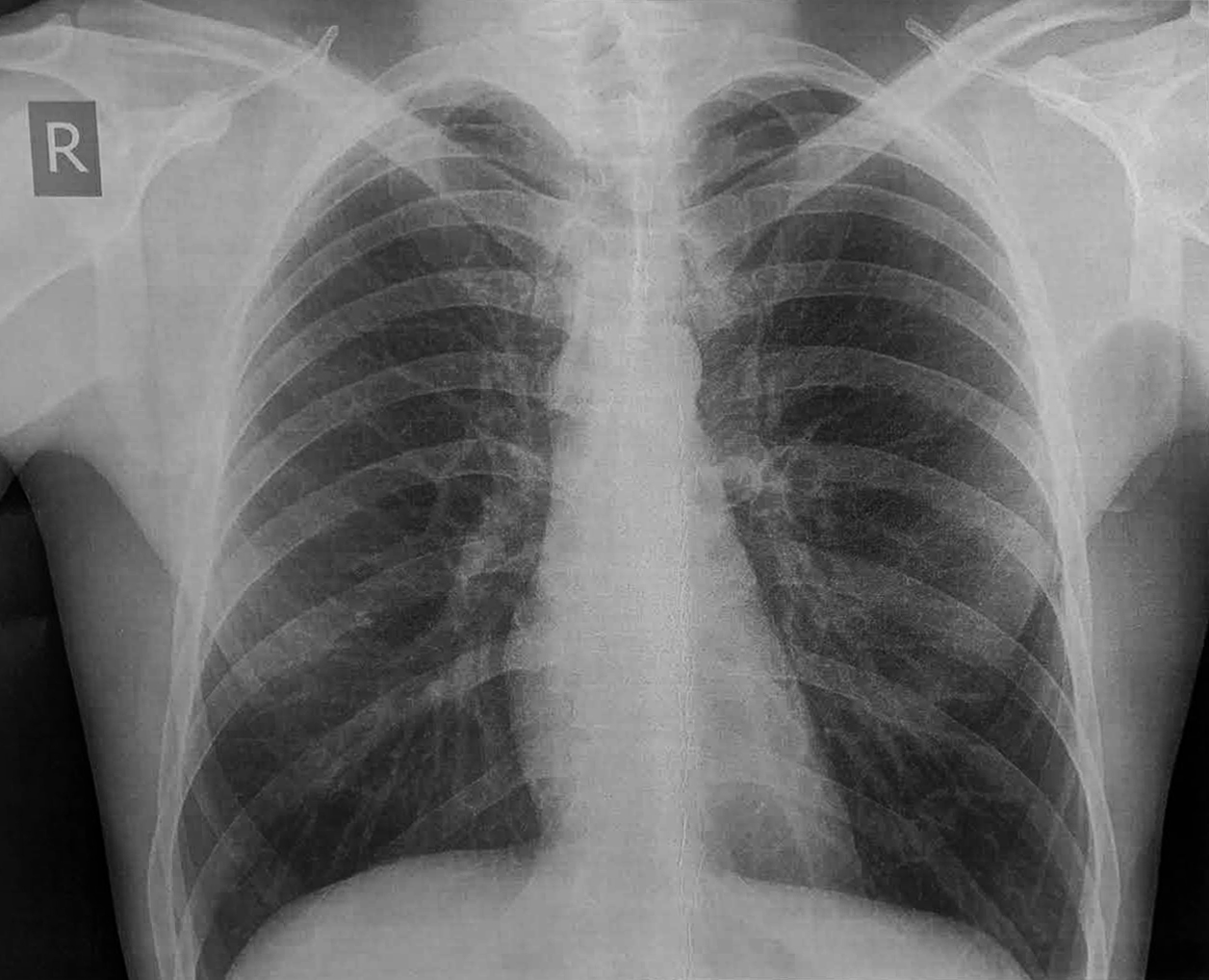
Інструментальні дослідження:
Рентгенографія ОГК: дещо розширені легеневі поля, збільшення міжреберних проміжків, вертикальне положення серця.
ЕхоКС: потовщення вільної стінки ПШ до 7мм, скоротливість обох шлуночків >55%, без зон локального гіпокінезу.
Заключний діагноз:
Отже, ніякого інфаркту у хворого не було, і кардіограма в цьому кейсі – це умовна «норма» для даного пацієнта. До виникнення такої ЕКГ призвела і конституція пацієнта, і наявна легенева патологія, і (можливо) - зависоке накладання електродів, яким часто грішать наші поліклініки.
Як уникнути подібної помилки?
Майже ніяк. Якщо ЕКГ реєструє медсестра а описує лікар функціональної діагностики, що не бачив хворого і не має доступу до інших клінічних даних, - то низький вольтаж R в грудних відведеннях йому простіше описати як «рубцеві зміни». Лікуючий лікар розбереться™.
Якщо лікуючий лікар не вміє самостійно аналізувати ЕКГ, то він продублює заключення функціоналіста і в пацієнта в карточці з’явиться доволі важкий діагноз, а в схемі лікування – аспірин, статини і інші серйозні препарати.
Зверніть увагу, що електроди починаючи з V3 не фіксують безпосередній сигнал від міокарда, - вони розташовані над легеневою тканиною.
Висновки:
- Якщо ви лікар-терапевт, сімейний лікар або кардіолог – аналізуйте ЕКГ тільки в контексті інших даних пацієнта.
- Якщо ви лікар функціональної діагностики – описуйте виявлені зміни і за можливості вказуйте їх імовірну причину (наприклад, в цьому випадку: «вертикальна ЕВС. Низький вольтаж та відсутність приросту R у V3-V6. Зміни імовірно обумовлені анатомічним положенням серця, виключити наявність рубцевих змін передньо-бокової стінки ЛШ»). Таке формулювання спонукатиме лікуючого лікаря виконати дообстеження, а не переносити вже сформульований ЕКГ-висновок в діагноз.
Читати далі: