Чоловік 37 років, спортивної статури, доставлений ургентно каретою ШМД із скаргами на загальну слабкість і біль за грудиною середньої інтенсивності. Пульс 80 уд./хв., АТ=110/70 мм рт.ст.
Анамнез захворювання зі слів хворого:
За два дні до госпіталізації виконував інтенсивну фізичну роботу (перевантажував дуже важкий груз), після чого вперше відчув біль в лівому плечі, самостійно приймав НПЗП без значного ефекту. Упродовж двох днів стан погіршувався, - виникла значна слабкість, задишка, з'явився і посилився біль за грудиною. Самостійно звернувся до районної лікарні, де на ЕКГ було виявлено патологічні зміни і хворого ургентно транспортовано в спеціалізоване кардіологічне відділення.
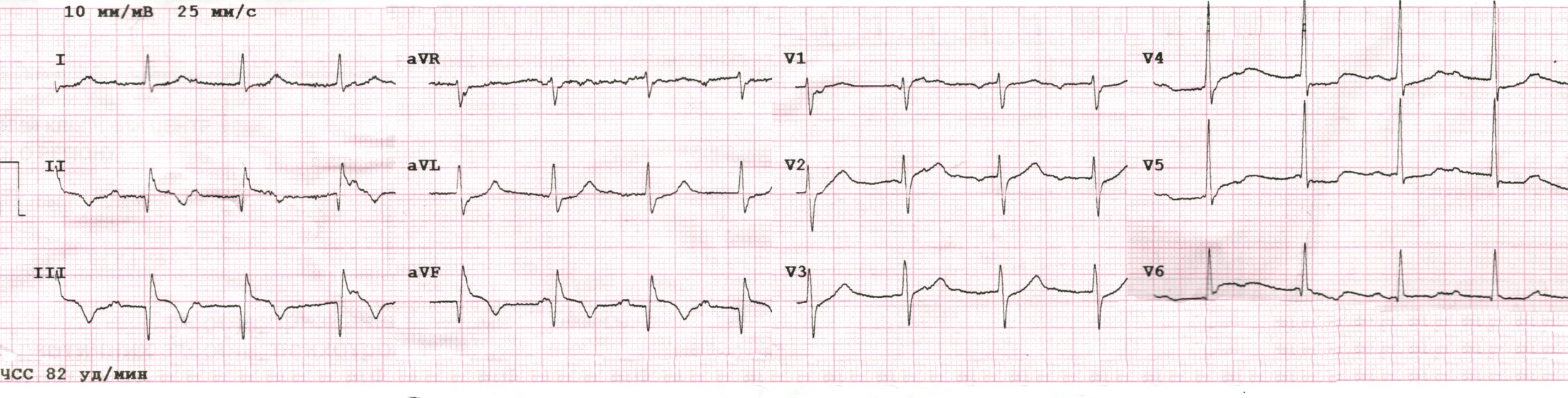
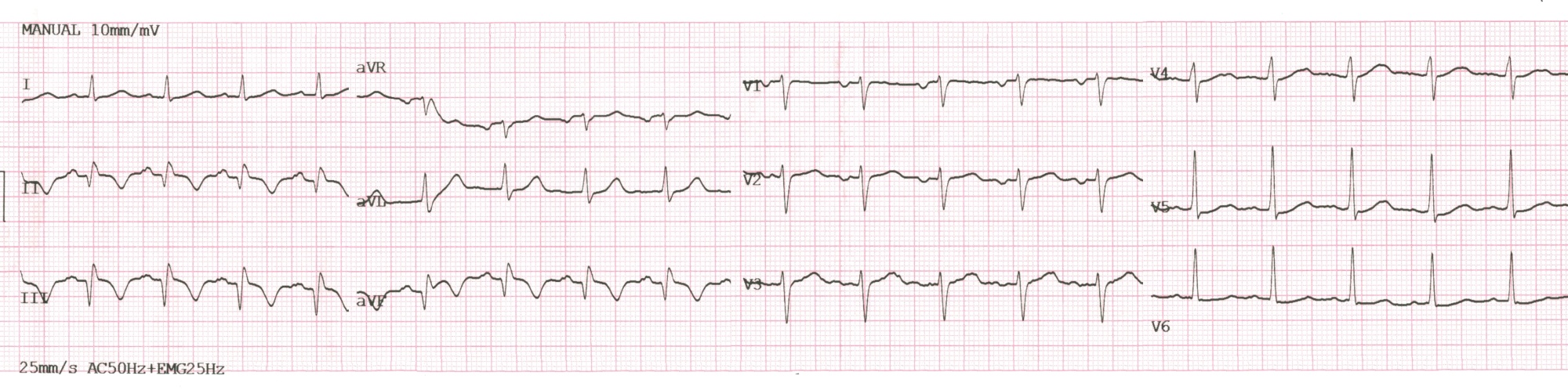
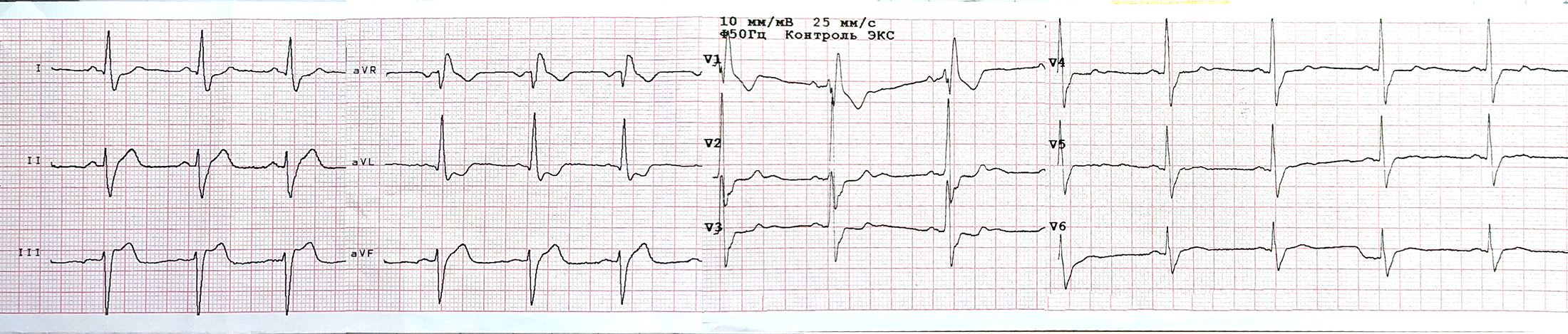
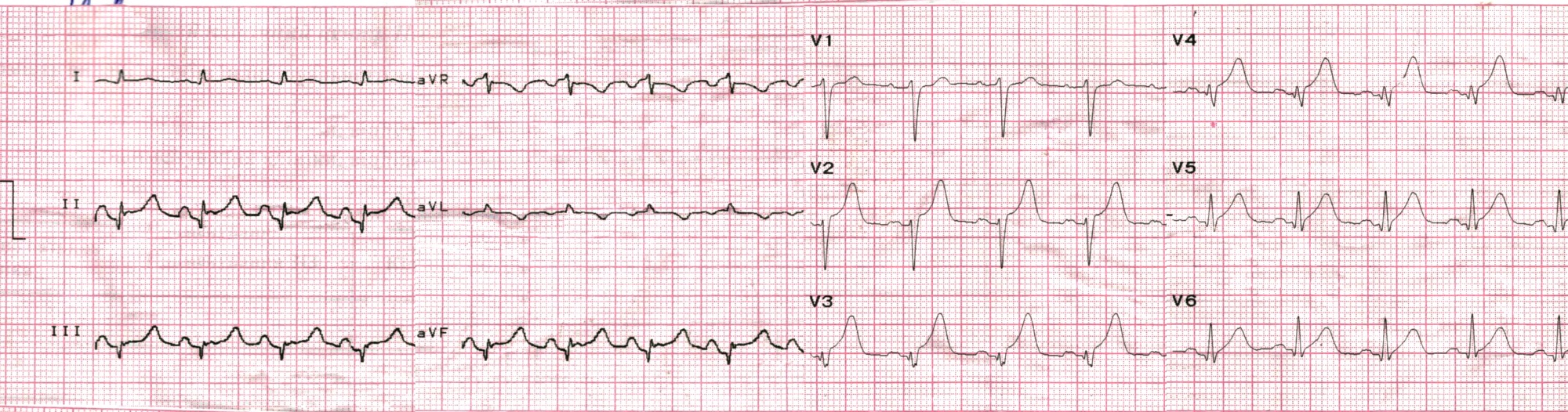
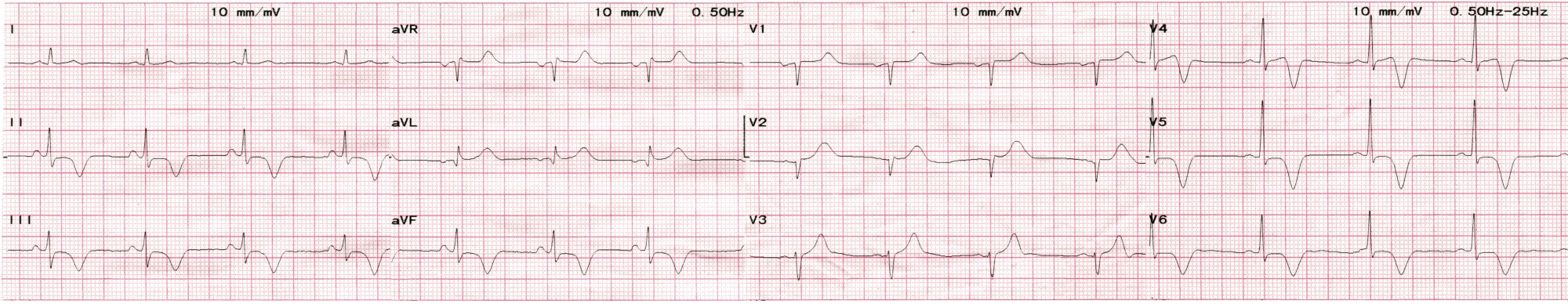
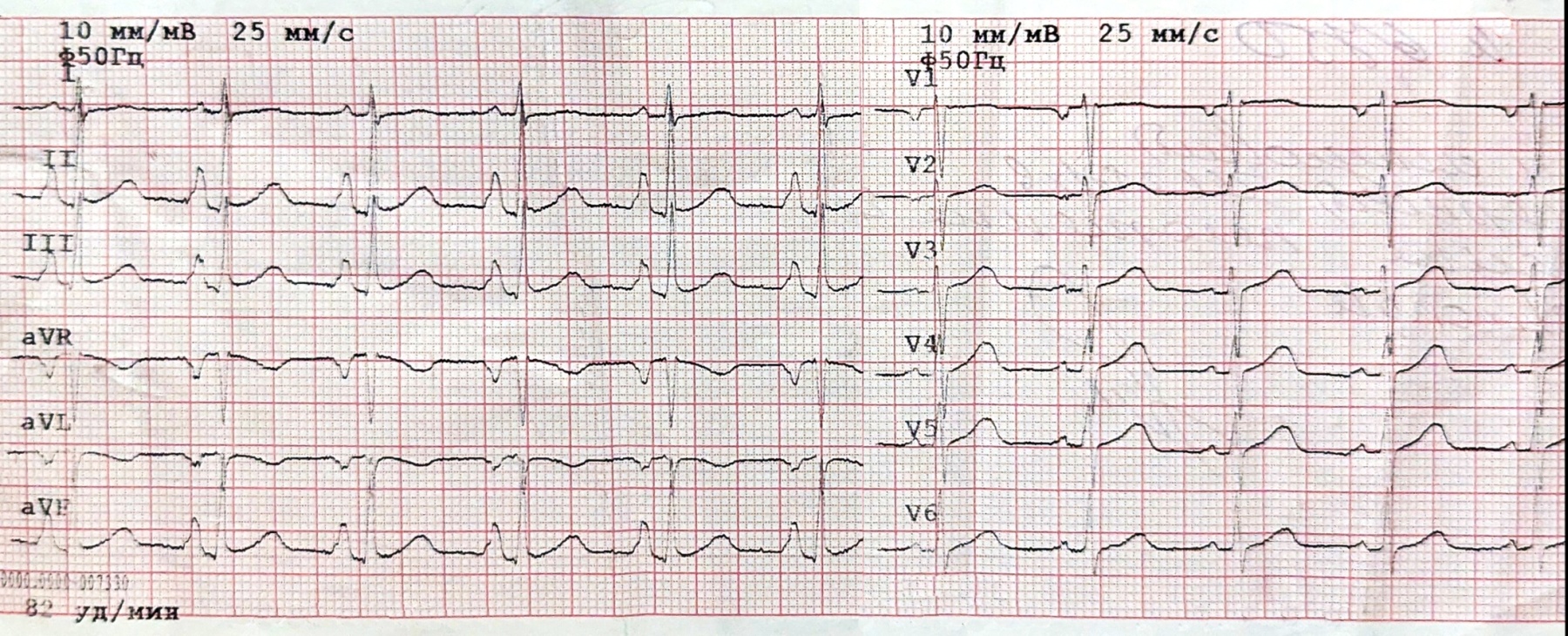
ЕКГ на момент надходження:
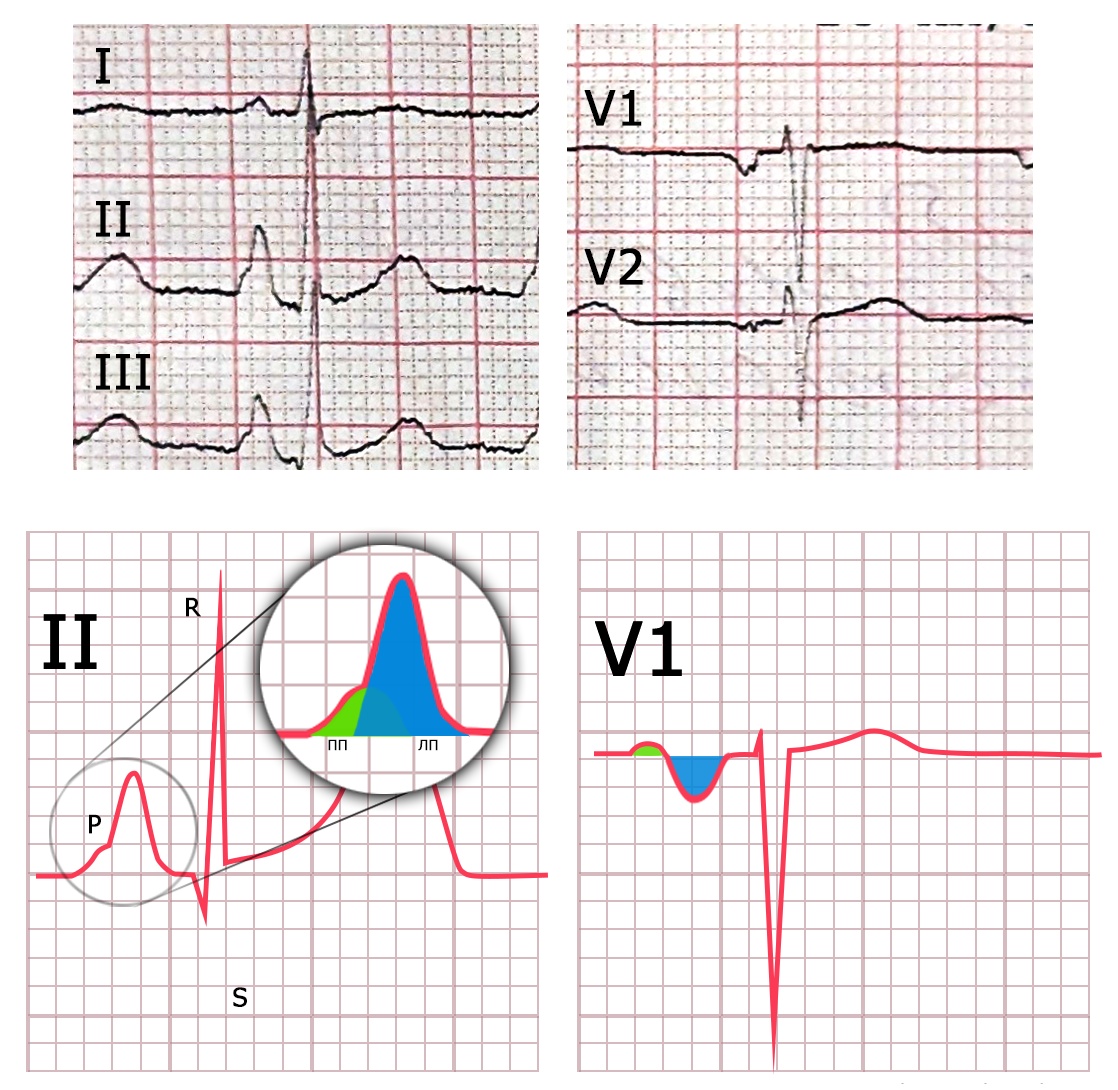
- Регулярний АВ-вузловий ритм з вузькими комплексами QRS, 82 уд./хв.
- Повна АВ-блокада: хвилі Р з частотою 100/хв. добре помітні у ІІ відведенні.
- Ознаки гострої стадії Q-ІМ нижньо-діафрагмальної стінки ЛШ: патологічні Q та елевація ST в ІІ, ІІІ, aVF.
- Депресія ST в V4-V5 до 1мм, найбільш імовірно - реципроктна (розповсюдження ІМ на “задню” стінку ЛШ).
- Заключенння: гострий Q-інфаркт міокарда нижньо-діафрагмальної стінки ЛШ з розповсюдженням на базальні відділи. Повна АВ-блокада, замісний прискорений АВ-вузловий ритм.
На цьому етапі зрозуміло, що у хворого скоріш за все уражена ПКА, причому найбільш імовірне високе її ураження (вище місця відходження артерії АВ-вузла). На ПКА вказує саме заміщуючий ритм з вузькими комплексами: імпульс виходить з вцілілої частини АВ-вузла, в той час як при ураженні ЛКА пошкоджується пучок Гіса та його ніжки, і заміщуючий ритм буде повільним, з широкими QRS.
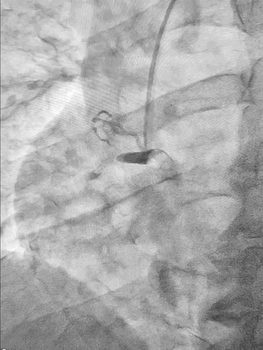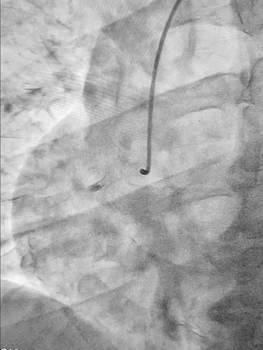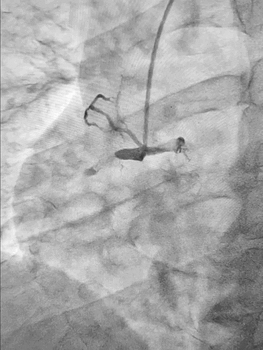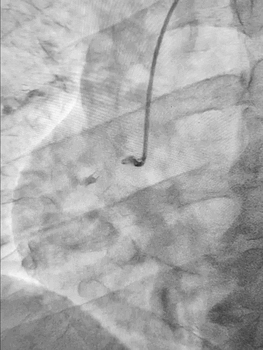
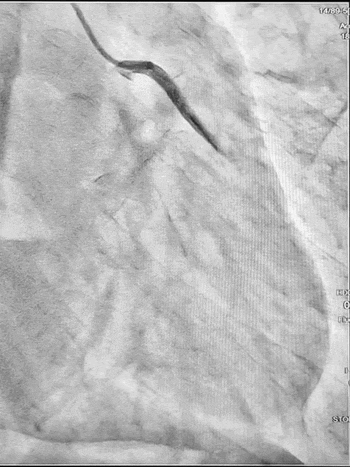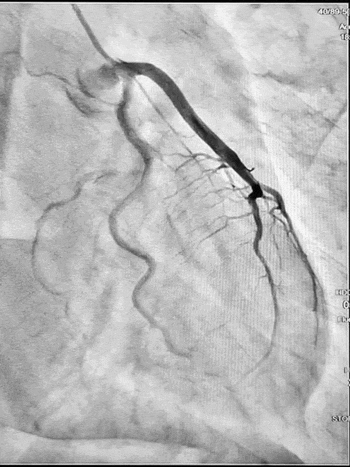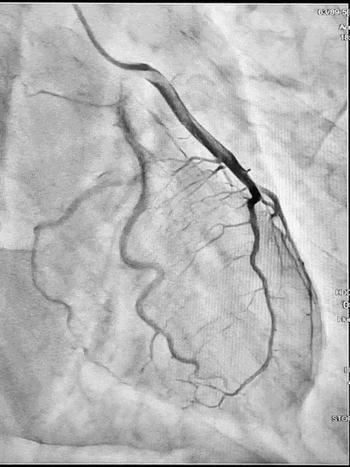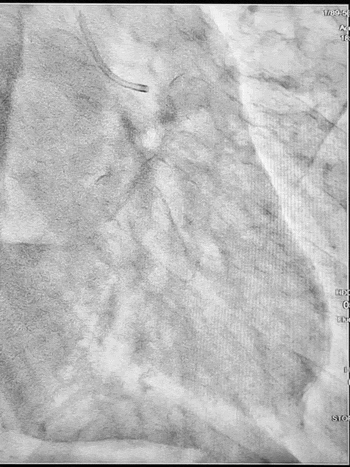
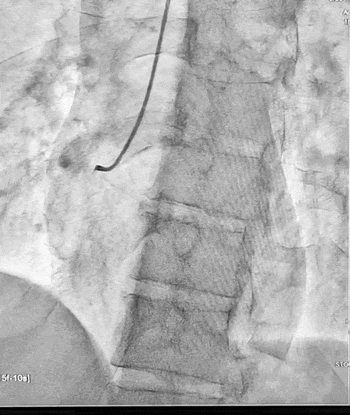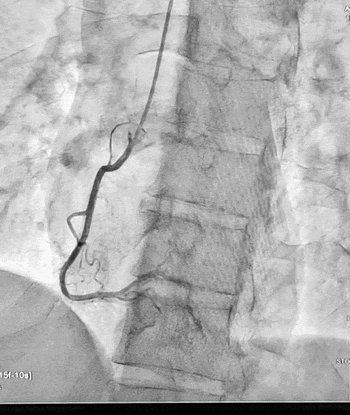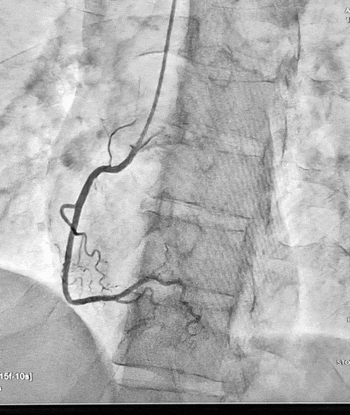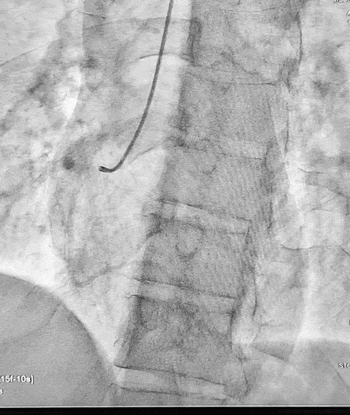
Ургентна коронароангіографія - LCA- помірно виражена, без явищ стенозування на всьому протязі. Відмічаються поодинокі колатеральні гілки в дистальний сегмент RCA. RCA- помірно виражена. Відмічається дисекція інтими в ділянці гирла. В проксимальному сегменті - гілок не виявлено. В середньому сегменті - оклюзована за рахунок великої кількості тромботичних мас.
Стентування визнано недоцільним, обрану консервативну тактику ведення пацієнта. Враховуючи стабільну гемодинаміку тимчасову ЕКС не проводили, але тримали стимулятор напоготові.
Маркери некрозу міокарда (день надходження) - тропонін-І - 16,5 мг/мл, КФК-МВ - 5,36 мг/мл.
Маркери некрозу міокарда (через 2 дні) - тропонін-І - 11,02 мг/мл, КФК-МВ - <2,5 мг/мл.
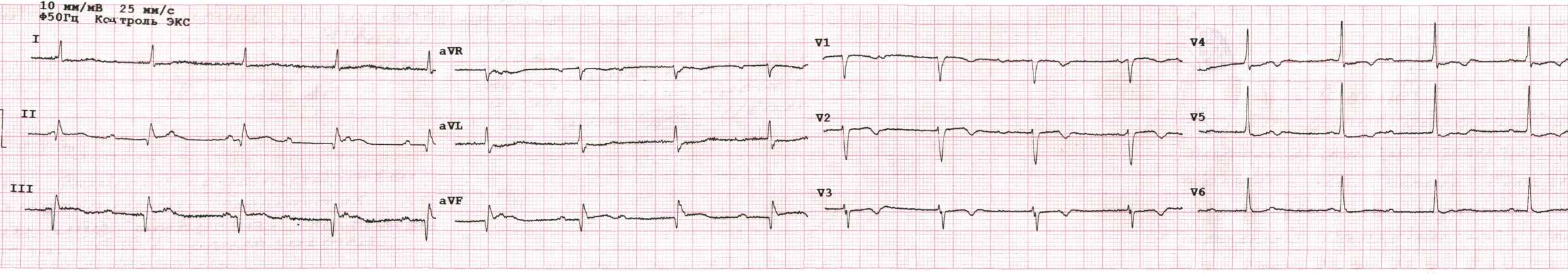
ЕКГ (3 день):
- АВ-вузловий ритм з вузькими QRS, 60 уд./хв.
- Повна АВ-блокада (хвилі Р з частотою 95/хв. добре помітні у ІІ відведенні).
- Динаміка інфаркту міокарда: майже повне зникнення елевації ST у II, III, aVF.
- Значне зменшення амплітуди R у V1-V3 і поява реперфузійних Т у цих відведеннях, - схоже, що зона пошкодження розповсюдилась і на ці області!
- Гемодинаміка пацієнта абсолютно стабільна, ЕКС не проводили.
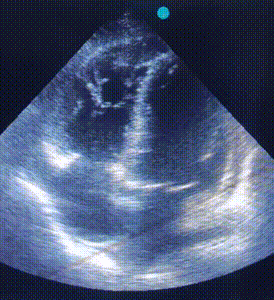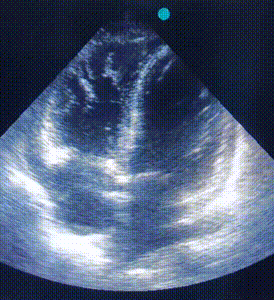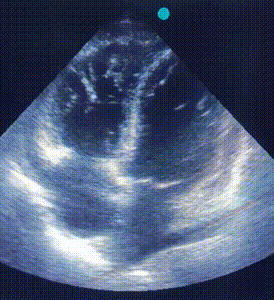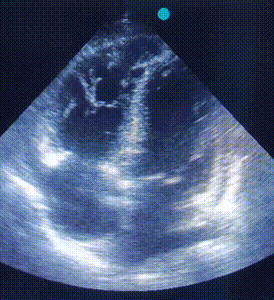
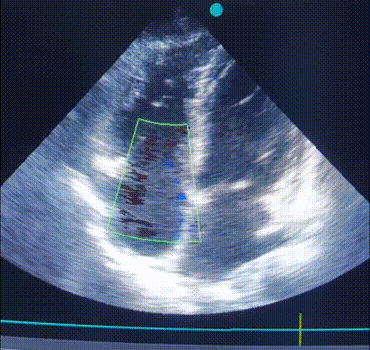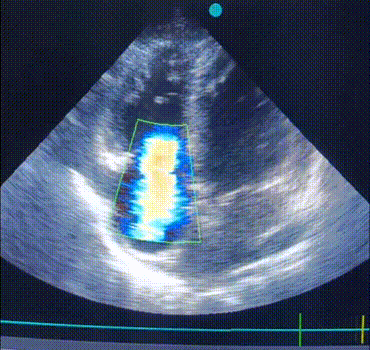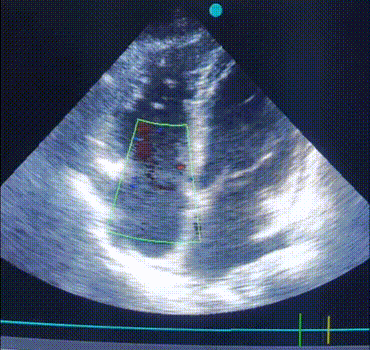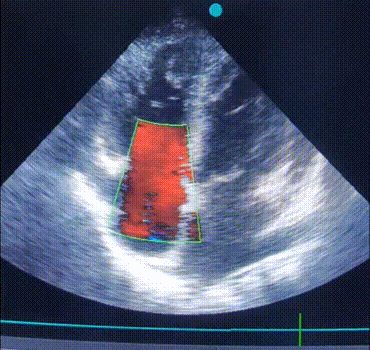
ЕхоКС (7 день):
 |
 |
|
A4CH, B-режим. Акінез вільної стінки ПШ і частини МШП, значна дилятація ПШ. |
A4CH, кольоровий допплер. Зверніть увагу на регургітацію на ТК. |
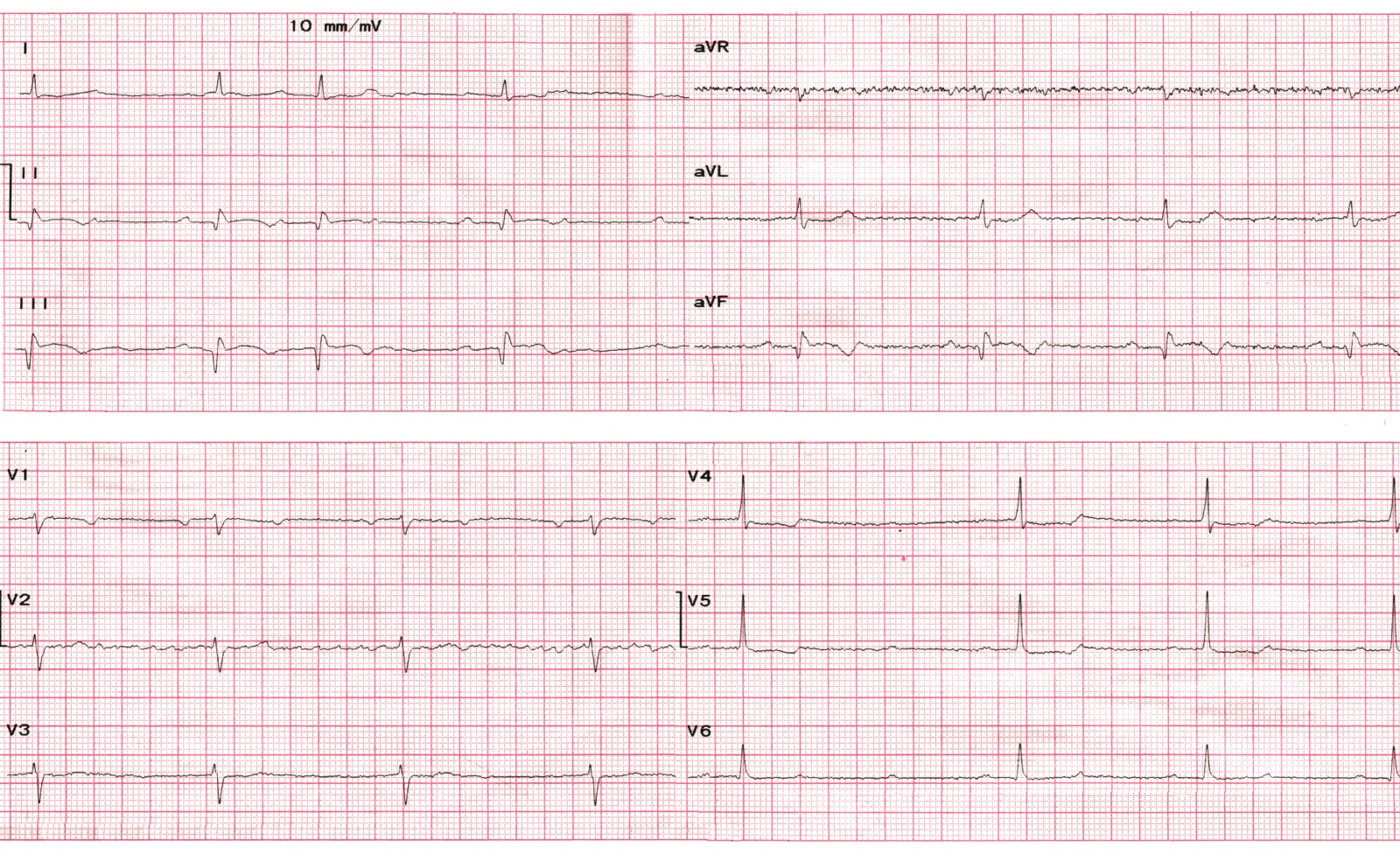
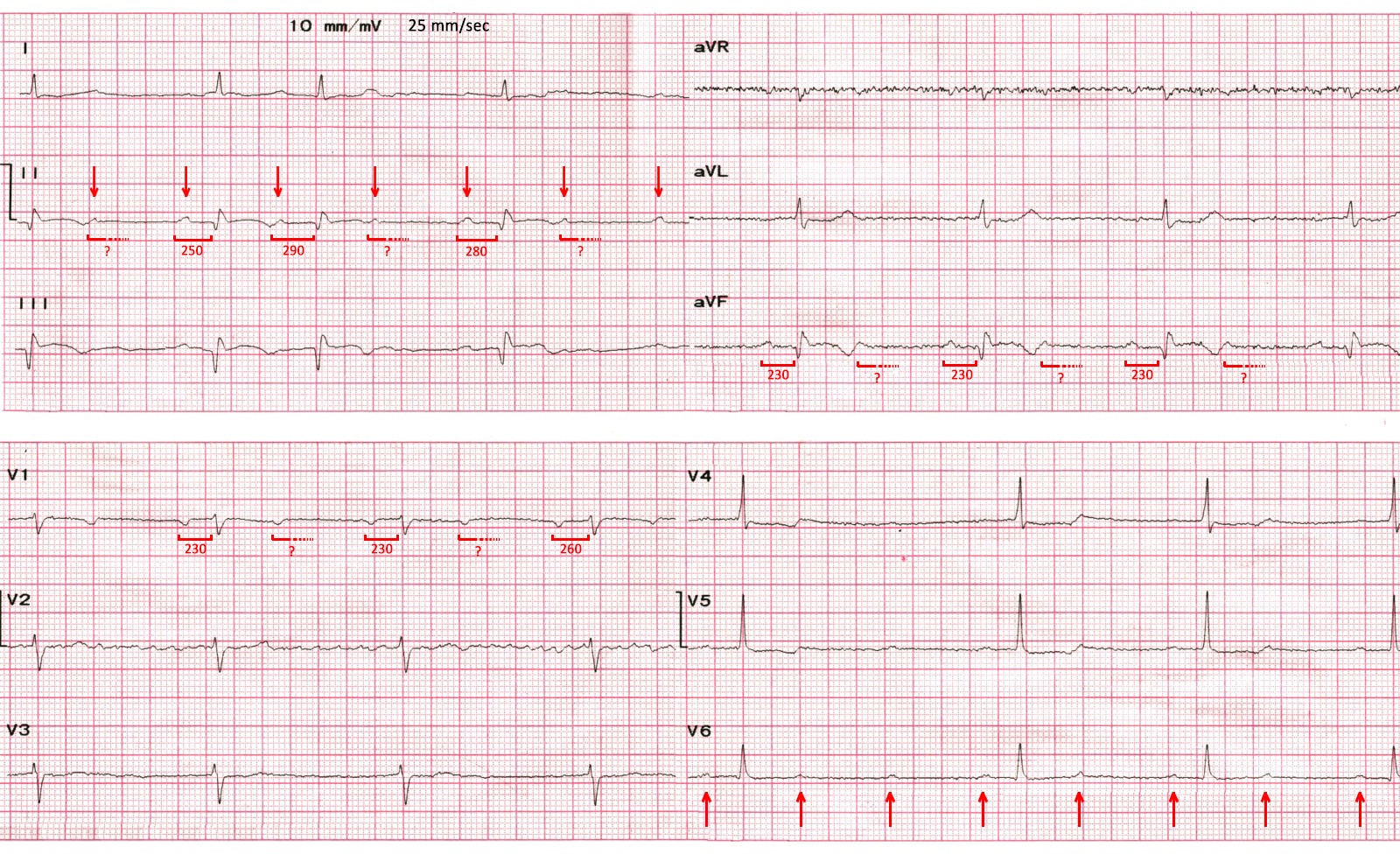
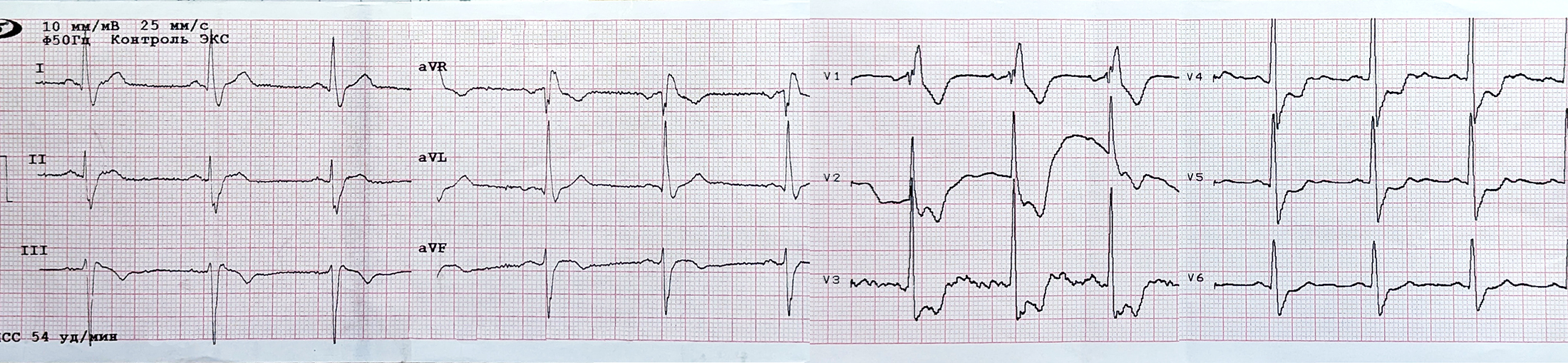
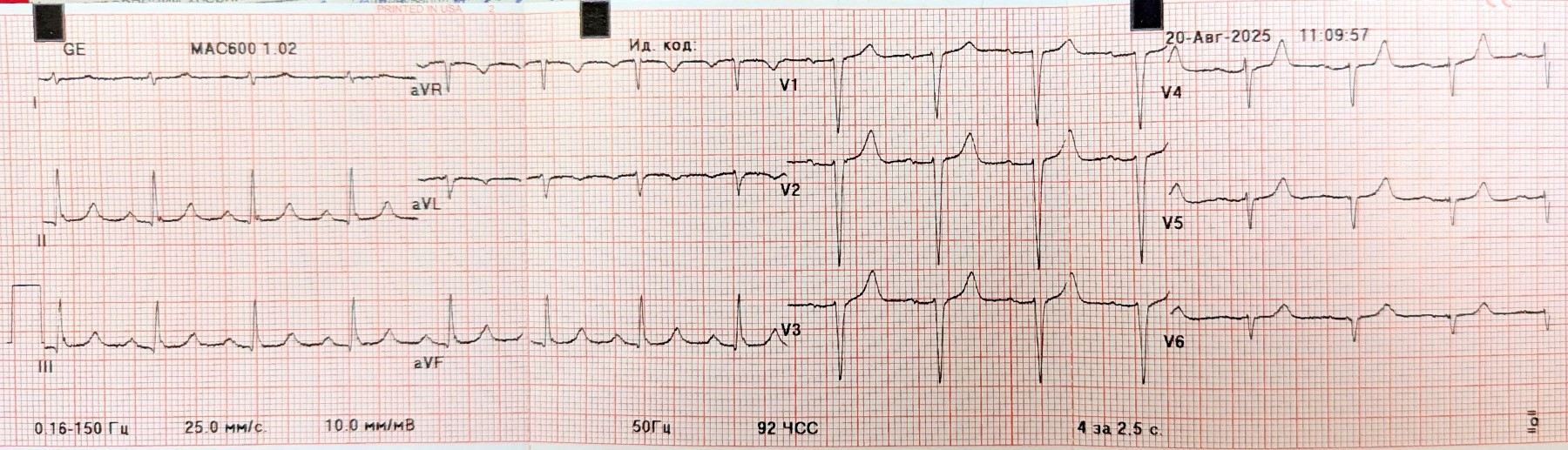
ЕКГ (9 день):
- Мінімальна елевація ST і початок формування негативних Т у ІІ, ІІІ, aVF.
- AV-блокада ІІ ступеню трьох різних типів:
- у відведеннях I-II-III зафіксовано наростання PQ з 250 до 290 мсек із подальшим випадінням кожного другого комплексу (отже, АВ-блокада ІІ ст. типу Mobitz-1)
- у відведеннях aVR-aVL-aVF та V1-V2-V3 - класична АВ-блокада ІІ ст. типу 2:1
- у відведеннях V4-V5-V6 - короткий епізод АВ-блокади ІІ ст. високої градації - коли випадає більше ніж один QRS поспіль.
- Незважаючи на середню ЧСС нижче 50 уд./хв. самопочуття хворого було задовільним, навантаження пов’язане з самообслуговуванням виконував без скарг, тому враховуючи швидку позитивну динаміку ЕКС на цьому етапі не ініціювали.
ЕКГ (14 день, після прогулянки):
- Синусова тахікардія, 100 уд./хв.
- Підгостра стадія Q-ІМ: патологічні Q та глибоконегативні Т у ІІ, ІІІ, aVF.
Роздуми про цей випадок:
Яка причина ІМ у даного хворого? Цей випадок схожий на ось цей, коли у молодого пацієнта без кардіологічного анамнезу оклюзія коронарної артерії виникла на фоні екстремальних навантажень (змагання з пауерліфтингу). Ми не знаємо стан артерії нашого сьогоднішнього пацієнта до події: можливо, в проксимальному відділі ПКА вже була присутня гемодинамічно незначуща атеросклеротична бляшка, яка і виявилась “слабким місцем”, що при підвищенні тиску в момент наванатаження розірвалась і призвела до відшарування інтими [1,2,3].
Чому ми не бачимо ЕКГ-ознак залучення в процес ПШ на стандартній ЕКГ? Дійсно, за даними ЕхоКС у пацієнта значно постраждала скоротливість саме правого шлуночка. Зазвичай при такому ураженні ми бачимо елевацію ST V1>V2, елевацію ST в III>II, і характерні зміни в правих відведеннях V3R-V4R. В цьому випадку додаткові праві відведення не були зареєстровані, хоча це б дозволило зробити діагностику більш точною.
Чи потрібно було встановлювати тимчасовий ЕКС для лікування повної АВ-блокади? Згідно рекомендацій ESC (2021) тимчасову електрокардіостимуляцію слід розглянути у пацієнтів з повною АВ-блокадою на фоні ІМ, якщо вона не регресує упродовж 5-10 днів та призводить до гемодинамічної нестабільності [5]. До того ж в окремих роботах вказано на те, що навіть тимчасове встановлення електрода пов’язане із підвищеним ризиком ускладнень, отже має виконуватись лише за наявністю показань [4]. В нашому випадку пацієнт був гемодинамічно стабільний, регрес блокади виник на 7 день із подальшою позитивною динамікою, отже потреба в кардіостимуляції була відсутня.
Яка подальша тактика ведення такого пацієнта? Зазвичай у випадку дисекції коронарної артерії обирається косервативна тактика [1], і подальше лікування включатиме тривалий прийом подвійної антиагрегантної терапії, статинів, антагоністів альдостерону, іНЗКТГ-2. Доцільно провести контроль ЕхоКС через 1 та 3 місяці, при наявності симптомів ІХС - контрольну ангіографію коронарних артерій через 1-3 місяці.
Читати далі:
Джерела:
- Nepal S, Chauhan S, Bishop MA. Spontaneous Coronary Artery Dissection. [Updated 2023 Jun 21]. In: StatPearls [Internet]. Treasure Island (FL): StatPearls Publishing; 2025 Jan-. Available from: https://www.ncbi.nlm.nih.gov/books/NBK582143/
- Yiangou K, Papadopoulos K, Azina C. Heavy Lifting Causing Spontaneous Coronary Artery Dissection with Anterior Myocardial Infarction in a 54-Year-Old Woman. Tex Heart Inst J. 2016 Apr 1;43(2):189-91. doi: 10.14503/THIJ-15-5097. PMID: 27127443; https://pmc.ncbi.nlm.nih.gov/articles/PMC4845561/
- Altshuler E, Matthia E, Naik D, Keeley EC. Extremely Heavy Lifting Associated With Spontaneous Coronary Artery Dissection. Cureus. 2021 Nov 10;13(11):e19451. doi: 10.7759/cureus.19451. PMID: 34912601; https://pmc.ncbi.nlm.nih.gov/articles/PMC8664613/
- Jowett NI, Thompson DR, Pohl JE. Temporary transvenous cardiac pacing: 6 years experience in one coronary care unit. Postgrad Med J. 1989 Apr;65(762):211-5. doi: 10.1136/pgmj.65.762.211. PMID: 2594596; PMCID: PMC2429271. https://pubmed.ncbi.nlm.nih.gov/2594596/
- Michael Glikson, Jens Cosedis Nielsen, Mads Brix Kronborg [et al.] 2021 ESC Guidelines on cardiac pacing and cardiac resynchronization therapy: Developed by the Task Force on cardiac pacing and cardiac resynchronization therapy of the European Society of Cardiology (ESC) With the special contribution of the European Heart Rhythm Association (EHRA), European Heart Journal, Volume 42, Issue 35, 14 September 2021, Pages 3427–3520, https://doi.org/10.1093/eurheartj/ehab364